Herpes zoster, também conhecido popularmente como cobreiro, é uma infecção causada pelo mesmo vírus da catapora (varicela), o vírus varicela-zoster.
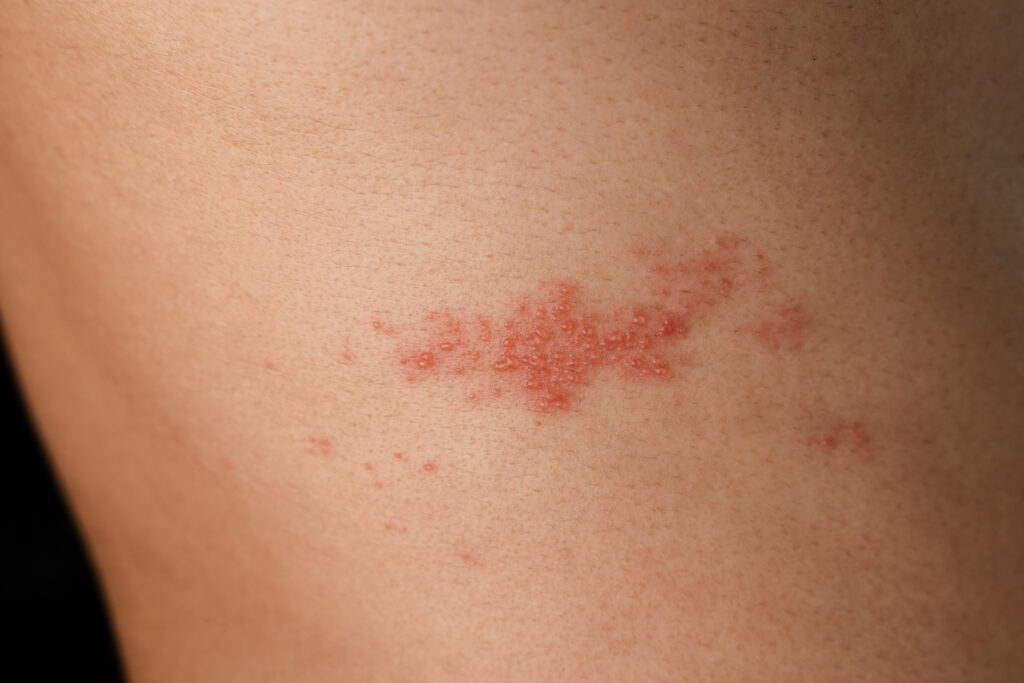
A condição é conhecida por provocar erupções na pele e, frequentemente, dor intensa.
Embora qualquer pessoa que tenha tido catapora possa desenvolver herpes zoster, ele é mais comum em adultos mais velhos e em pessoas com o sistema imunológico mais enfraquecido.
Aqui, vamos explorar o que é o herpes zoster, quem está mais suscetível a desenvolvê-lo, quais são as complicações e como se prevenir dessa doença.
O Que é o Herpes Zoster?
Quando uma pessoa tem catapora, o vírus que causou a infecção (varicela zoster) nunca realmente “vai embora.” Ele permanece no organismo, escondido no sistema nervoso, em um estado dormente (chamamos de “latente”).
Isso significa que, mesmo depois de anos ou décadas, o vírus pode ser reativado, mas desta vez se manifestando como herpes zoster.
Diferente da catapora, que espalha manchas por todo o corpo, o herpes zoster geralmente afeta uma área específica e delimitada, surgindo em forma de erupção cutânea dolorosa.
Essa erupção ocorre normalmente em um dos lados do corpo ou rosto, e vem acompanhada de dor e desconforto intensos.
Geralmente, o herpes zoster dura de duas a quatro semanas e, para a maioria das pessoas, é um episódio isolado. No entanto, algumas pessoas podem enfrentar complicações.
Qual o profissional que trata Herpes Zoster?
O médico responsável por diagnosticar, tratar e acompanhar o herpes zoster é o Infectologista.

A Dra. Gabriella Durso Patricio, médica Infectologista com ampla experiência na área, é especialista em atender pessoas com herpes zoster, oferecendo um cuidado completo e humanizado. Seu foco está na saúde do paciente, no controle da doença e na prevenção de complicações, como a nevralgia pós-herpética, visando sempre a qualidade de vida.
Com 18 anos de carreira, a Dra. Gabriella tem se dedicado a acompanhar de perto a evolução dos tratamentos para o herpes zoster, mantendo seus princípios de sigilo, respeito, empatia e confiança.
Em suas consultas, ela orienta sobre o tratamento adequado para o herpes zoster, além de educar seus pacientes sobre a importância da prevenção e do manejo eficaz dos surtos. Cada atendimento é personalizado, com um acompanhamento individualizado, sempre com escuta ativa e acolhimento.
Seu objetivo é criar um ambiente seguro e acolhedor, onde os pacientes possam tirar dúvidas, compartilhar experiências e encontrar soluções que atendam às suas necessidades específicas.
Com sua abordagem cuidadosa e atenta, a Dra. Gabriella garante que cada consulta seja um momento de troca genuína e aprendizado, fortalecendo a autonomia do paciente na gestão de sua saúde e bem-estar.
O que os pacientes falam sobre a dra Gabriella?





Quais são os sintomas: Como o Herpes Zoster se Manifesta?
O herpes zoster apresenta uma evolução bem característica. Os sintomas surgem em etapas, começando com sinais precoces que podem aparecer dias antes das erupções cutâneas.
Por isso, muitas vezes a condição pode ser confundida com outros problemas, como dores musculares, dentárias ou até mesmo problemas cardíacos, dependendo da localização das lesões.
Fase Inicial: Sinais Precoces
Esta fase, conhecida como “pródromo”, pode durar de 1 a 5 dias antes da erupção visível. Os sintomas incluem:
- Dor ou ardência localizada: Essa dor é geralmente unilateral (aparece em apenas um lado do corpo) e afeta áreas específicas que correspondem ao trajeto de nervos. É uma dor de intensidade variável, podendo ser leve ou tão forte que interfere nas atividades diárias.
- Formigamento ou dormência: Uma sensação de “eletricidade” ou desconforto na pele é relatada por muitos pacientes. Essa sensação pode ser um sinal de que os nervos estão sendo irritados pelo vírus.
- Hipersensibilidade da pele: A área afetada pode ficar extremamente sensível ao toque, algo conhecido como alodinia. Até o contato com roupas pode ser desconfortável ou doloroso.
- Fadiga e indisposição: Alguns pacientes relatam um mal estar, cansaço incomum antes do surgimento das erupções.
Fase Aguda: Aparecimento das Erupções
Após os sintomas iniciais, começam a surgir os sinais mais visíveis e característicos do herpes zoster:
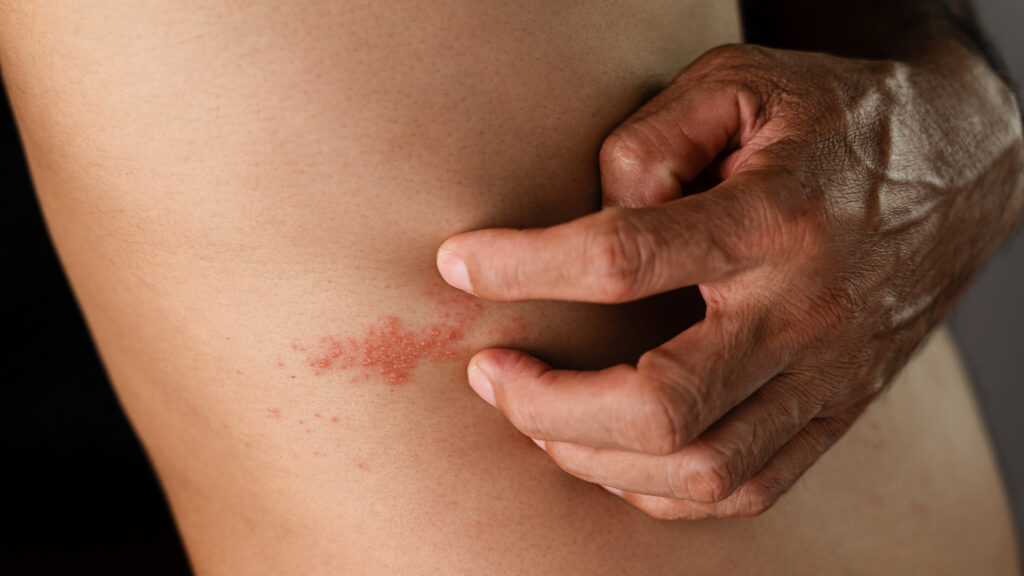
- Erupção cutânea: Essa é a marca registrada da condição. A erupção aparece como uma faixa ou linha de bolhas que segue o trajeto de um nervo específico, respeitando um único lado do corpo. As regiões mais comuns são o tronco, as costas e o rosto, mas qualquer área pode ser afetada.
- Bolhas cheias de líquido: Pequenas bolhas se formam sobre a erupção e têm aparência semelhante às lesões causadas pela catapora. Essas bolhas podem se agrupar em algumas áreas e romper-se com o tempo, liberando líquido antes de formar crostas.
- Dor intensa: A dor é frequentemente descrita como latejante, cortante ou em queimação, e pode piorar com o movimento ou toque. É um dos sintomas mais debilitantes e persistentes da doença.
- Coceira e irritação: Além da dor, é comum sentir uma coceira moderada a intensa na área afetada, o que pode piorar o desconforto.
Sintomas Sistêmicos (Associação Geral)
Embora o herpes zoster seja uma infecção localizada, ele pode desencadear sintomas gerais que afetam o bem-estar da pessoa. Esses incluem:
- Febre: Uma febre baixa a moderada pode acompanhar o quadro, especialmente nos primeiros dias.
- Fadiga extrema: O corpo gasta energia combatendo a infecção, o que pode causar cansaço e sensação de fraqueza.
- Dores de cabeça: Sintoma relativamente comum que pode ocorrer devido à inflamação nos nervos.
Outros Sinais Dependendo da Localização
- Região facial (herpes zoster oftálmico): Se o vírus afeta o nervo trigêmeo (um nervo responsável pela sensibilidade na face) as erupções podem aparecer no rosto ou ao redor dos olhos. Isso exige atenção imediata, pois pode causar complicações graves, incluindo danos à visão.
- Região auditiva (síndrome de Ramsay Hunt): Quando o vírus afeta nervos próximos ao ouvido, pode causar dor intensa na orelha, perda auditiva temporária e, em alguns casos, paralisia facial.
Quanto tempo o Herpes Zoster tem de duração e evolução?
O quadro do herpes zoster normalmente dura de 2 a 4 semanas.
Após o rompimento das bolhas, as crostas se formam e caem gradualmente, sinalizando o processo de cicatrização.
No entanto, algumas pessoas, especialmente as mais velhas, podem desenvolver neuralgia pós-herpética — uma dor persistente na área afetada, que pode durar meses ou até anos após o desaparecimento das lesões.
Embora não seja geralmente grave, o herpes zoster pode ser bastante debilitante.
Reconhecer os sintomas iniciais é fundamental para buscar tratamento rapidamente, já que os antivirais são mais eficazes quando iniciados nas primeiras 72 horas após o início da erupção.
Fatores de Risco: Quem corre mais risco de ter Herpes Zoster?
Embora qualquer pessoa que já tenha tido catapora esteja tecnicamente em risco de desenvolver herpes zoster, nem todas irão manifestar a doença. Isso depende de uma combinação de fatores, e alguns grupos possuem maior predisposição. Abaixo os principais fatores de risco:
1. Idade Avançada
O principal fator de risco para o herpes zoster é a idade.
Estudos mostram que a maioria dos casos ocorre em pessoas com mais de 50 anos, e a incidência aumenta ainda mais a partir dos 60 anos.
Isso ocorre porque o sistema imunológico naturalmente enfraquece com o passar do tempo, um processo chamado de imunossenescência, que reduz a capacidade do organismo de manter o vírus varicela-zoster sob controle.

2. Sistema Imunológico Comprometido
Qualquer condição que enfraqueça o sistema imunológico aumenta significativamente o risco de reativação do vírus. Isso inclui:
- Doenças crônicas graves, como HIV/AIDS, que debilitam as defesas naturais do organismo.
- Tratamentos médicos agressivos, como quimioterapia ou radioterapia, que suprimem a resposta imunológica.
- Transplantes de órgãos ou medula óssea, onde o uso de medicamentos imunossupressores é necessário para evitar rejeições.
- Doenças autoimunes, como lúpus e artrite reumatoide, especialmente em pacientes que utilizam medicamentos imunossupressores para controlar os sintomas.
3. Altos Níveis de Estresse
O estresse não é apenas um fator psicológico, mas também um impacto direto na saúde física.
Situações de estresse prolongado, sejam emocionais ou físicos, podem afetar o equilíbrio do sistema imunológico, diminuindo sua capacidade de manter o vírus inativo.
Além disso, eventos estressantes como cirurgias, traumas ou grandes mudanças na vida podem atuar como gatilhos para o herpes zoster.
4. Doenças Crônicas Mal Controladas
Condições de saúde que afetam o sistema imunológico, quando não estão bem controladas, também contribuem para o risco aumentado de herpes zoster. Exemplos incluem:
- Diabetes: O controle inadequado dos níveis de glicose pode enfraquecer as defesas imunológicas.
- Doenças pulmonares e renais crônicas: Estas condições debilitam o organismo ao longo do tempo, especialmente em estágios mais avançados.

5. Histórico de Catapora na Infância
Embora o herpes zoster só ocorra em pessoas que já tiveram catapora (varicela), isso não significa que todos os infectados desenvolverão a condição. No entanto, quem teve varicela em idade muito jovem ou de forma grave pode ter um risco levemente aumentado.
6. Fatores de Estilo de Vida
Embora menos discutidos, hábitos de vida podem influenciar indiretamente no risco de reativação do vírus.
Dieta pobre, sedentarismo, consumo excessivo de álcool e privação de sono podem enfraquecer o sistema imunológico ao longo do tempo, contribuindo para a vulnerabilidade.
O que é Nevralgia Pós-Herpética (NPH)? – Quando a Dor Não Vai Embora
A Nevralgia Pós-Herpética (NPH) é a complicação mais comum e debilitante do herpes zoster, afetando cerca de 10% a 18% dos pacientes, principalmente aqueles acima de 50 anos.
Ela ocorre quando o dano causado pelo vírus aos nervos gera uma dor crônica que persiste mesmo após o desaparecimento das erupções cutâneas.
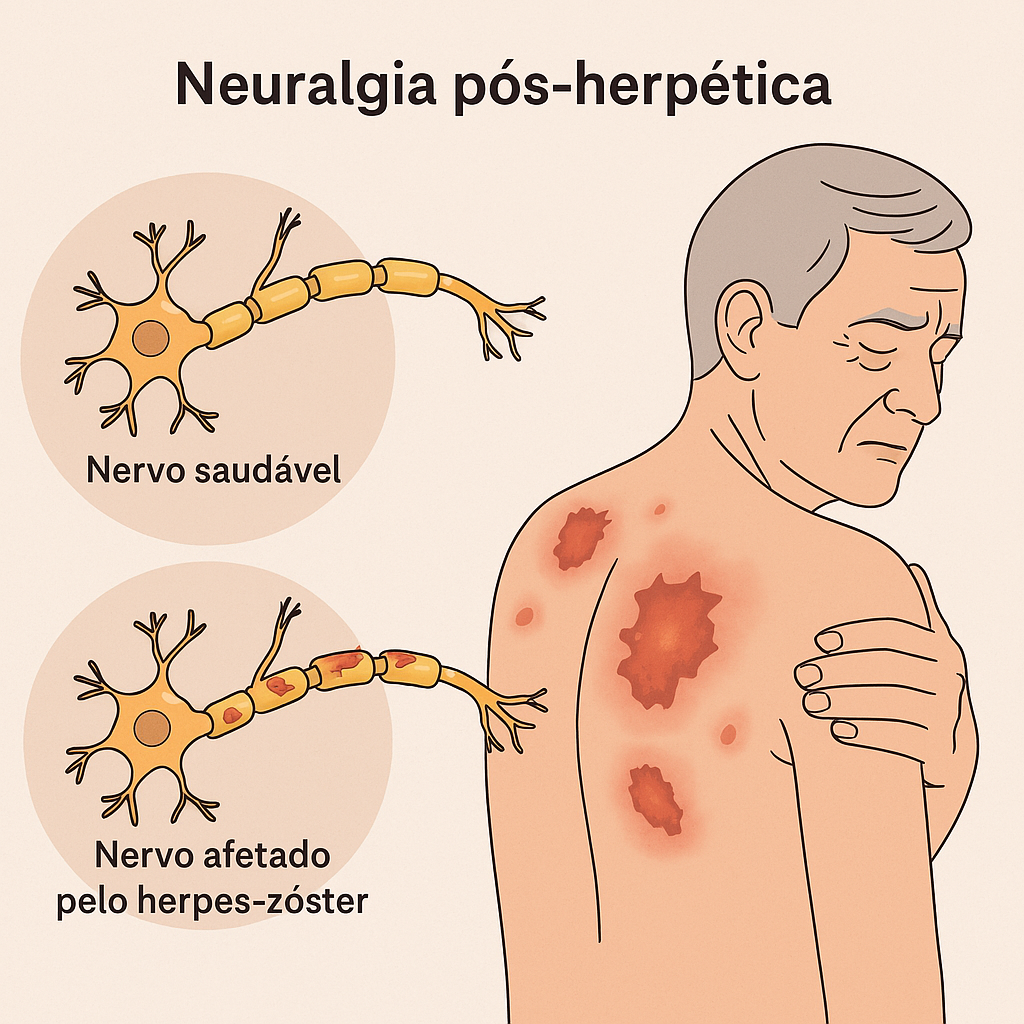
Essa condição é descrita como uma dor neuropática, que surge devido à ativação anormal dos nervos lesionados. A dor pode ser intermitente ou contínua e é frequentemente acompanhada de sintomas como:
- Sensação de queimação intensa: Muitos pacientes relatam uma dor semelhante a uma queimadura constante.
- Hipersensibilidade: Até um toque leve na pele ou o contato com roupas pode causar dor significativa.
- Pontadas ou choques: Alguns descrevem a dor como choques elétricos intermitentes na área afetada.

Impacto na Qualidade de Vida
A NPH pode ter um impacto profundo no bem-estar físico e emocional.
A dor crônica interfere em atividades diárias simples, como vestir roupas, dormir ou caminhar. Isso muitas vezes leva ao desenvolvimento de sintomas psicológicos, como:
- Ansiedade e depressão: A dor persistente e o desconforto contínuo podem causar sofrimento emocional significativo.
- Isolamento social: A limitação nas atividades diárias pode levar os pacientes a se afastarem de amigos e familiares.
Fatores de Risco para NPH
Embora qualquer pessoa com herpes zoster possa desenvolver NPH, alguns fatores aumentam o risco:
- Idade: Pacientes com mais de 60 anos têm maior probabilidade de desenvolver NPH, e o risco aumenta progressivamente com a idade.
- Gravidade do surto inicial: Episódios de herpes zoster com dor intensa e uma grande área de erupções são mais propensos a deixar sequelas nos nervos.
- Início tardio do tratamento antiviral: Adiar o uso de medicamentos antivirais pode aumentar a probabilidade de complicações.
Prevenção da NPH
A melhor forma de prevenir a NPH é o tratamento precoce do herpes zoster.
O uso de medicamentos antivirais nas primeiras 72 horas após o início dos sintomas pode reduzir o risco de complicações.
Além disso, a vacinação contra o herpes zoster demonstrou ser altamente eficaz na redução do risco tanto de herpes zoster quanto da NPH, especialmente em adultos acima de 50 anos.
Tratamento da NPH
O manejo da NPH pode ser desafiador, mas existem opções terapêuticas para reduzir a dor e melhorar a qualidade de vida:
- Medicações orais: Incluem antidepressivos tricíclicos, anticonvulsivantes e analgésicos específicos para dor neuropática.
- Terapias tópicas: Cremes ou adesivos à base de analgésicos podem aliviar a dor localizada.
- Terapia adjuvante: Técnicas como acupuntura e fisioterapia podem ser utilizadas como complementos para o alívio da dor.
Em casos mais graves, tratamentos intervencionistas, como bloqueios nervosos ou estimulação elétrica, podem ser indicados.
Quais são as outras complicações de Herpes Zoster?
Algumas outras complicações possíveis estão listadas abaixo:
1. Infecções de pele
As bolhas características do herpes zoster, se rompidas, tornam-se suscetíveis a infecções bacterianas secundárias. Quando isso acontece, pode ocorrer:
- Celulite: Uma infecção bacteriana profunda na pele que pode causar vermelhidão, inchaço, dor e febre.
- Abcessos: Em casos graves, podem formar acúmulos de pus que requerem drenagem ou tratamento médico.
O tratamento precoce e adequado das bolhas é essencial para prevenir infecções cutâneas.
2. Problemas Neurológicos
Em casos mais graves, especialmente em pessoas imunocomprometidas, o vírus pode atingir nervos importantes, levando a complicações neurológicas, como:
- Encefalite: Uma inflamação no cérebro que pode causar sintomas como confusão mental, febre alta, convulsões e até coma. Embora rara, é uma complicação potencialmente fatal.
- Paralisia Facial: Quando o surto de herpes zoster envolve os nervos faciais, pode ocorrer perda temporária ou permanente dos movimentos em um lado do rosto, semelhante à paralisia de Bell.
3. Complicações Oculares
O herpes zoster oftálmico, que ocorre quando o vírus afeta os nervos próximos aos olhos, pode resultar em inflamações graves, como:
- Queratite: Uma inflamação da córnea que pode causar dor, visão turva e, se não tratada, levar à perda parcial ou total da visão.
- Uveíte: Uma inflamação dentro do olho que pode causar vermelhidão, dor e fotofobia.
Essas condições requerem intervenção médica imediata para evitar danos permanentes à visão.
4. Perda Auditiva e Síndrome de Ramsay Hunt
Quando o surto ocorre próximo à orelha, pode surgir a Síndrome de Ramsay Hunt, caracterizada por:
- Perda auditiva em um dos ouvidos.
- Tontura (vertigem) que interfere no equilíbrio.
- Paralisia facial no mesmo lado afetado.
A Síndrome de Ramsay Hunt é uma complicação rara, mas séria, e muitas vezes requer tratamento com antivirais e corticosteroides para minimizar os danos.
5. Outras Complicações Possíveis
- Pneumonia: Em pessoas com imunidade comprometida, o vírus pode afetar os pulmões, aumentando o risco de infecções respiratórias graves.
- Infecção disseminada: Embora incomum, o vírus pode se espalhar pelo corpo, afetando múltiplos órgãos e levando a uma condição potencialmente fatal.
Reconhecer os sinais de complicações e buscar atendimento médico imediato são passos cruciais para prevenir consequências graves do herpes zoster.
Tratamento do Herpes Zoster: Como Aliviar a Dor e Acelerar a Recuperação
Cada caso de herpes zoster é único. Por isso, o acompanhamento médico é essencial para ajustar o tratamento às necessidades específicas de cada paciente.
O objetivo é sempre aliviar os sintomas, reduzir o risco de complicações e promover uma recuperação rápida e confortável.
O tratamento do herpes zoster é mais eficaz quando iniciado precocemente, de preferência logo após o surgimento dos primeiros sintomas.
Isso não apenas alivia os desconfortos físicos, como também reduz o risco de complicações graves, como a nevralgia pós-herpética. A seguir, veja como cada abordagem contribui para uma recuperação mais tranquila.
Se os sintomas persistirem ou houver sinais de complicações, como dor prolongada ou problemas de visão, procure ajuda médica imediatamente.
1. Antivirais: Combatendo o vírus na origem
Os antivirais são o pilar do tratamento do herpes zoster. Esses medicamentos atuam diretamente no vírus, impedindo que ele continue a se multiplicar e agravando os sintomas.
- Por que são importantes?
Esses medicamentos ajudam a reduzir a gravidade e a duração dos sintomas, acelerando o processo de cicatrização das lesões. Além disso, diminuem significativamente o risco de desenvolver complicações, como a nevralgia pós-herpética. - Quando iniciar?
O ideal é começar o tratamento antiviral nas primeiras 72 horas após o surgimento das lesões cutâneas. Quanto mais cedo, mais eficaz será o controle do vírus. - Como são administrados?
Os antivirais geralmente são prescritos em forma de comprimidos, com doses ajustadas dependendo da gravidade do caso e do estado de saúde do paciente. Para pacientes imunossuprimidos ou com casos mais graves, os antivirais podem ser administrados por via intravenosa, garantindo uma ação mais rápida e eficaz.

2. Analgésicos: Alívio para a dor
A dor associada ao herpes zoster pode ser intensa e incapacitante, tornando o controle da dor uma parte essencial do tratamento.
- Casos leves:
Analgésicos de venda livre podem ajudar a aliviar dores moderadas e reduzir inflamações. - Casos moderados a graves:
Para dores mais intensas, o médico pode prescrever:- Opióides leves em situações específicas e sempre sob rigoroso acompanhamento médico.
- Anticonvulsivantes que são eficazes no controle da dor neuropática (dor causada pelo dano aos nervos).
- Antidepressivos tricíclicos que ajudam no alívio da dor persistente e crônica, mesmo em doses menores do que as usadas para tratar depressão.
- Por que controlar a dor é tão importante?
O alívio da dor não é apenas uma questão de conforto. Quando a dor é tratada de forma eficaz desde o início, o risco de complicações, como a nevralgia pós-herpética, pode ser reduzido.
3. Pomadas e Cremes Tópicos: Alívio localizado
Além dos medicamentos orais, os cremes e pomadas tópicos podem ser uma boa opção para aliviar a dor e o desconforto diretamente nas áreas afetadas pela erupção cutânea.
- O que usar: Cremes com analgésico, que proporcionam uma anestesia local, aliviando a dor temporariamente
- O que não fazer: Não aplique pomadas ou cremes sem orientação médica diretamente sobre as bolhas abertas, pois isso pode causar irritação ou até infecções.
4. Cuidados adicionais: Pequenos hábitos que ajudam na recuperação
Além dos medicamentos, alguns cuidados simples podem ajudar a aliviar os sintomas e acelerar o processo de cura:
- Compressas frias ou mornas:
Aplicar compressas mornas pode aliviar a dor e reduzir a coceira. Compressas frias, por outro lado, ajudam a diminuir o inchaço e a inflamação. - Manutenção da higiene:
Mantenha as áreas afetadas limpas e secas para evitar infecções secundárias. Lave as mãos antes e depois de tocar as lesões. - Descanso e hidratação:
O corpo precisa de energia para combater o vírus, então é essencial descansar bem e beber bastante água. Um sistema imunológico fortalecido é fundamental para a recuperação.
5. Em casos específicos: Quando o cuidado precisa ser intensificado
Para algumas pessoas, o tratamento pode precisar de ajustes, dependendo das condições de saúde pré-existentes ou da gravidade do herpes zoster.
- Pacientes imunossuprimidos:
Pessoas que vivem com HIV, pessoas que estão em tratamento com quimioterapia ou tomam medicamentos imunossupressores (como após transplantes) podem precisar de antivirais intravenosos e acompanhamento médico mais próximo. - Infecções secundárias:
Se as bolhas romperem e houver sinais de infecção bacteriana, como vermelhidão ou pus, será necessário o uso de antibióticos tópicos ou orais.
Prevenção: A Importância da Vacinação
A vacina contra o herpes zoster é uma medida simples, segura e eficaz para prevenir uma doença que pode ser extremamente dolorosa e debilitante, especialmente em pessoas mais velhas ou com condições de saúde fragilizadas.
A vacina é atualmente a medida preventiva mais eficaz para evitar a reativação desse vírus e, principalmente, suas complicações, como a nevralgia pós-herpética (NPH).
Priorizar a vacinação é um passo importante para proteger sua qualidade de vida no futuro e evitar complicações que podem ser difíceis de tratar.
O que é a vacina contra o herpes zoster?
A vacina contra o herpes zoster foi desenvolvida para estimular o sistema imunológico a combater a reativação do vírus varicela-zóster, o mesmo responsável pela catapora.
Após termos catapora na infância ou adolescência, o vírus permanece “adormecido” em nosso organismo, alojado nos nervos. Com o passar dos anos, especialmente à medida que o sistema imunológico enfraquece, esse vírus pode se reativar, causando o herpes zoster.
A vacinação age como um “treinamento” para o sistema imunológico, ajudando-o a reconhecer o vírus antes que ele se manifeste novamente. Dessa forma, reduz-se o risco de desenvolver a doença e de sofrer suas complicações.
Quem deve tomar a vacina?
A vacina é recomendada para:
- Adultos com 50 anos ou mais, mesmo que nunca tenham tido sintomas de herpes zoster.
- Pessoas que já tiveram herpes zoster no passado. Nesses casos, a vacina é especialmente importante, pois o episódio anterior não elimina o risco de uma nova reativação do vírus.
A recomendação para pessoas acima de 50 anos se baseia em evidências de que, a partir dessa idade, o sistema imunológico tende a enfraquecer gradualmente, tornando o organismo mais vulnerável ao herpes zoster.
Quando tomar a vacina após um surto de herpes zoster?
Se você já teve herpes zoster, é necessário aguardar pelo menos seis meses após o episódio antes de se vacinar.
Esse intervalo é importante para que o organismo possa se recuperar do surto recente, permitindo que a vacina ofereça a proteção mais eficaz e segura.
Por que a vacina é tão importante?
A vacinação não apenas reduz o risco de desenvolver herpes zoster, mas também diminui drasticamente as chances de complicações graves, como:
- Nevralgia pós-herpética (NPH): A vacina reduz o risco dessa complicação em até 90%, dependendo da faixa etária.
- Infecções secundárias: Ao prevenir o herpes zoster, a vacina também reduz a probabilidade de infecções bacterianas nas lesões cutâneas.
- Problemas neurológicos e oculares: Pessoas vacinadas têm menor chance de desenvolver complicações mais raras, como encefalite, paralisia facial ou perda de visão associada ao herpes zoster.
A vacina está disponível no SUS?
Atualmente, a vacina contra o herpes zoster não é oferecida pelo Sistema Único de Saúde (SUS) e só pode ser encontrada em clínicas particulares.
Apesar do custo, é um investimento na saúde que pode evitar meses ou até anos de dor e complicações graves.
Como garantir o melhor momento para se vacinar?
É fundamental conversar com um médico antes de tomar a vacina.
Ele avaliará sua saúde geral, possíveis contraindicações (como alergias severas a componentes da vacina) e o melhor momento para a imunização.
Conclusão
O herpes zoster é uma condição que, apesar de ser dolorosa e desconfortável, pode ser controlada e tratada adequadamente com as medidas corretas.
A informação sobre a doença, o uso da vacina e o acompanhamento médico adequado são essenciais para reduzir o impacto da doença e suas complicações.
A vacinação contra o herpes zoster surge como um recurso valioso, especialmente para adultos com mais de 50 anos, grupo mais propenso a desenvolver o problema.
Além de ajudar a prevenir a reativação do vírus, ela é eficaz na redução da dor e na prevenção das complicações mais graves, como a nevralgia pós-herpética.
Se você tem mais de 50 anos e já foi exposto ao vírus da catapora, vale a pena conversar com seu médico sobre a importância da vacina.
Ele pode orientá-lo sobre o melhor momento para se vacinar, considerando seu histórico de saúde e o risco individual.
Compreender os fatores de risco do herpes zoster é fundamental para identificar quem está mais vulnerável à doença e buscar formas eficazes de prevenção.
O conhecimento sobre esses fatores permite a adoção de medidas preventivas, como a vacinação, que pode ser crucial, especialmente para aqueles com mais de 50 anos ou que apresentam condições que comprometem o sistema imunológico.

Leia também:
PrEP: novo jeito de se previnir
Hepatite C: infecção silenciosa
5 passos para a consulta médica perfeita
